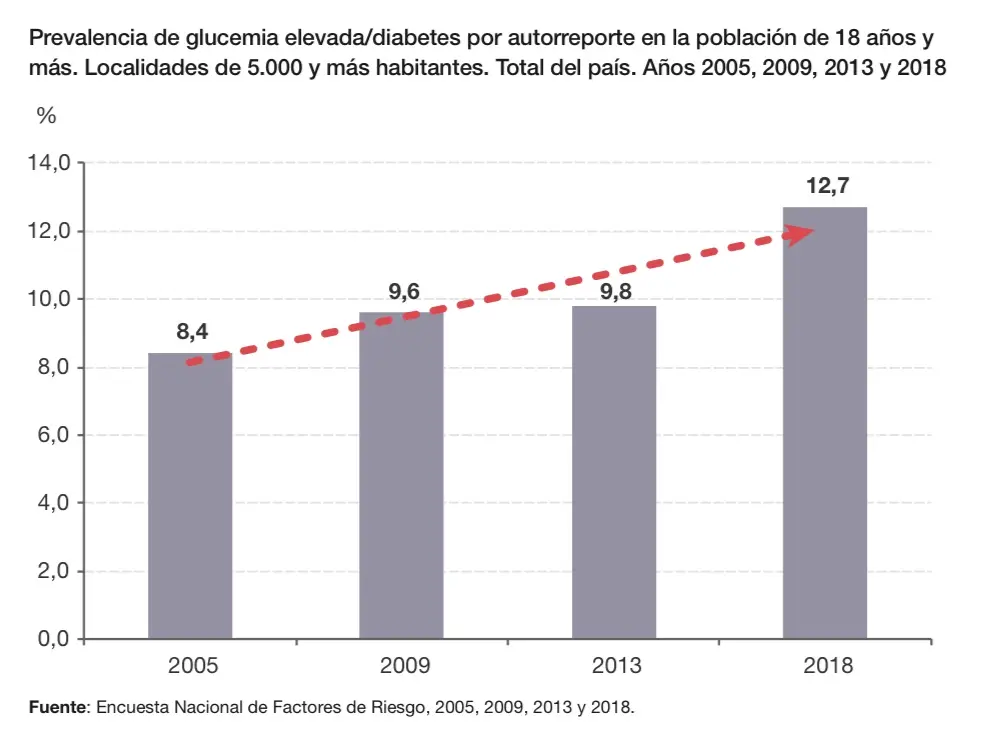
Tipos de Ecografía
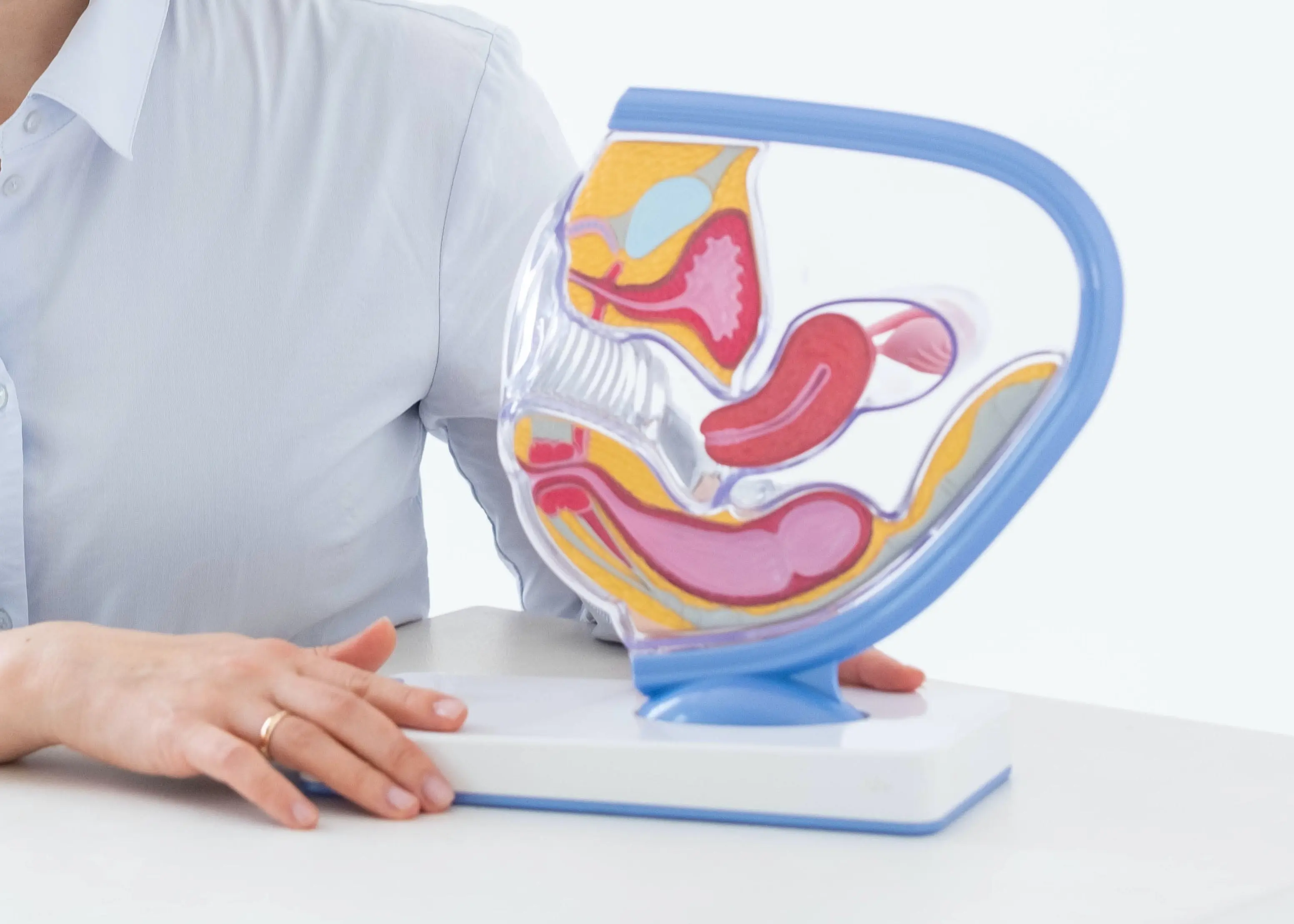
Ecografía abdominal: puede detectar tumores en el hígado, vesícula biliar, páncreas y hasta en el interior del abdomen.Ecografía transvaginal: sirve para estudiar el útero, detectando la posición, el tamaño o la presencia de miomas o pólipos; el endometrio, conociendo la fase del ciclo menstrual; y los ovarios, para detectar posibles quistes, embarazos ectópicos o para realizar un recuento folicular.
Ecografía de mama: se utiliza para diferenciar nódulos o tumores que pueden ser palpables o aparecer en la mamografía. Su principal objetivo es detectar si el tumor es de tipo sólido o líquido para determinar su benignidad. Las ecografías mamarias son recomendables cuando las mamas son densas o se necesita diferenciar la benignidad del tumor. El sistema BI-RADS establece tres tipos de densidad mamaria 1.- Mama grasa 2 .-Densidad media 3.- Densidad heterogénea 4.- Mama muy densa. En las mamas grasas son fáciles de detectar tumores en las mamografías, pero en las mamas densas (3-4) (Fibrosas) se necesitan análisis complementarios. La densidad de la mama varía con la edad por lo general, a mayor edad la mama es más grasa.
Ecografía transrectal: La ecografía médica para el diagnóstico del cáncer de próstata consiste en la introducción de una sonda por el recto que emite ondas de ultrasonido que producen ecos al chocar con la próstata. Estos ecos son captados de nuevo por la sonda y procesados por una computadora para reproducir la imagen de la próstata en una pantalla de vídeo. El paciente puede notar algo de presión con esta prueba cuando la sonda se introduce en el recto. Este procedimiento dura sólo algunos minutos y se realiza ambulatoriamente. La ecografía transrectal es el método más usado para practicar una biopsia. Los tumores de próstata y el tejido prostático normal a menudo reflejan ondas de sonido diferentes, por eso se utiliza la ecografía transrectal para guiar la aguja de biopsia hacia el área exacta de la próstata dónde se localiza el tumor. La ecografía transrectal no se recomienda de rutina como prueba de detección precoz del cáncer de próstata. La ecografía transrectal es también imprescindible en el estadiaje del cáncer colorrectal.
Ecografía Dopper: Es una variedad de la ecografía tradicional, basada por tanto en el empleo de ultrasonidos, en la que aprovechando el efecto Doppler, es posible visualizar las ondas de velocidad del flujo que atraviesa ciertas estructuras del cuerpo, por lo general vasos sanguíneos, y que son inaccesibles a la visión directa.3? La técnica permite determinar si el flujo se dirige hacia la sonda o si se aleja de ella, así como la velocidad de dicho flujo. Mediante el cálculo de la variación en la frecuencia del volumen de una muestra en particular, por ejemplo, el de un flujo de sangre en una válvula del corazón, se puede determinar y visualizar su velocidad y dirección. La impresión de una ecografía tradicional combinada con una ecografía Doppler se conoce como ecografía dúplex.
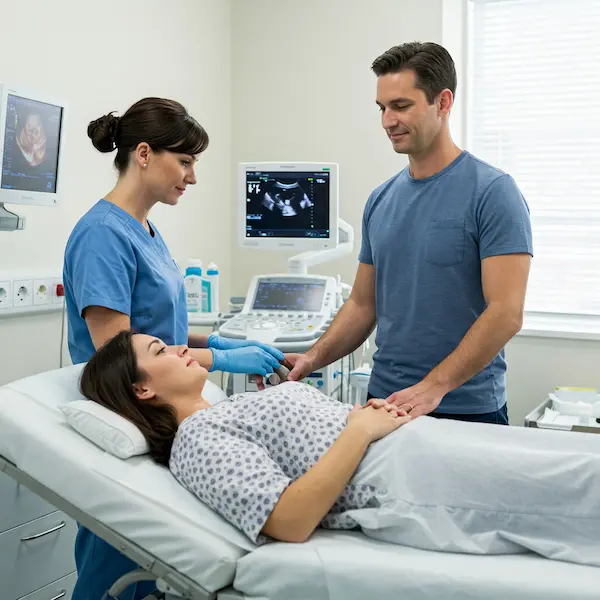
Ecografía 3 y 4D En los últimos tiempos se ha podido ver una revolución en el campo de la medicina materno-fetal. Esa revolución, además, no sólo ha afectado a la medicina en sí misma, sino que ha aportado a la sociedad la posibilidad de establecer una unión emocional con los neonatos mucho más profunda de lo que hasta ahora se creía posible, gracias a una calidad de imagen que permite ver el aspecto del futuro bebé en fotografía (3D) o en imagen en movimiento (4D). Para lograrlo, mediante el ecógrafo, se emiten los ultrasonidos en cuatro ángulos y direcciones, pasando el emisor suavemente por la barriga del paciente, a la cual se le ha aplicado previamente un gel para mejorar la eficiencia del proceso. Los ultrasonidos rebotan y son captados por el ordenador, que procesa automáticamente la información para reproducir en la pantalla la imagen a tiempo real del bebé.
Ecografía Cutánea: Esta técnica diagnóstica permite detectar tumores cutáneos, procesos inflamatorios, alteraciones ungueales, enfermedades del pelo y también es aplicable a la dermoestética.
Gentileza del artículo de la Dra Cecilia Postiglione.